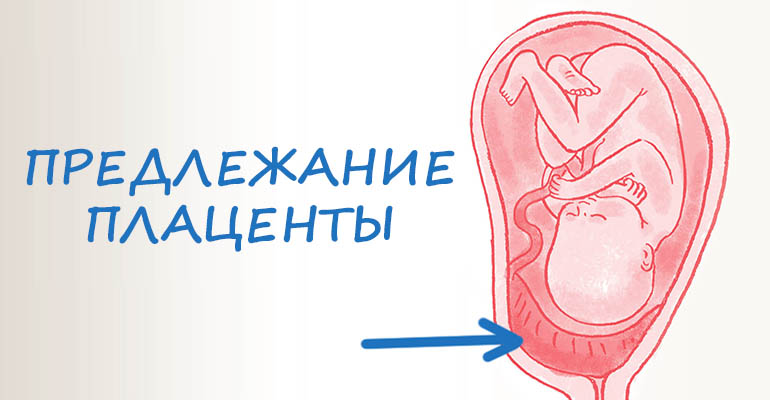
При здоровом развитии беременности плацента чаще всего прикрепляется ко дну матки, с переходом на заднюю стенку. Такое положение оптимально, поскольку эти места наименее подвержены травматическому риску, видоизменениям, связанным с ростом плода, и лучше снабжаются кровью.
Предлежание плаценты (placenta praevia) – это патологическое состояние, при котором плацента располагается необычно низко в матке, по одной из ее стенок, полностью или частично закрывая внутренний зев шейки матки, чем может блокировать выход ребенка во время родов.
По мере роста матки расстояние между шейкой матки и плацентой может увеличиваться. Поэтому у большинства женщин с диагнозом предлежания плаценты на ранних сроках к концу беременности проблема решается сама по себе, и путь плода к шейке матки становится открытым. Если этого не происходит, то для родов может потребоваться кесарево сечение.[ref]» Предлежание плаценты». Статья на сайте клиники Майо. 06.03.2018 г. [перейти][/ref]
Распространенность placenta praevia в третьем триместре составляет в среднем около 1 случая на 200 беременностей[ref]Cresswell J.A., Ronsmans C. и др. «Распространенность плацентарной преравии в мировом регионе: систематический обзор и метаанализ». Trop Med Int Health. Июнь 2013 г. 18(6):712-24. [перейти][/ref] или 0,5%.
Симптомы
Нижняя область матки и стенки постоянно растут и тянутся по мере развития беременности и в момент родов. Плацента не обладает такой эластичностью. Это вызывает ее отслоение, в результате чего возникают кровотечения из сосудов матки.[ref]Макаров И.О., др. мед. наук, профессор. «Предлежание плаценты». Статья в журнале по эхографии SonoAce Ultrasound. [перейти][/ref]
Поэтому основным симптомом являются внезапные безболезненные периодически повторяющиеся легкие или тяжелые вагинальные кровотечения во второй половине беременности. У некоторых женщин также ощущаются схватки.1
Кровотечение может быть спровоцировано разнообразными факторами: физическими усилиями, влагалищным осмотром, половым актом, кашлем, горячей ванной или сауной, повышением внутрибрюшного давления при запоре.
Если наблюдается какой-либо из перечисленных ниже признаков, следует немедленно обратиться к врачу:
- судороги или острые боли;
- кровотечение, которое повторяются через несколько дней или недель;
- кровотечение после полового акта;
- кровотечение во второй половине беременности.[ref]Шеннон Джонсон, мед. рецензия Дебры Салливан. «Низкая плацента (Placenta Previa)». Статья на рецензируемом медицинском портале Healthline. 22.09.2016 г. [перейти][/ref]
Причины и факторы риска
Основной причиной возникновения предлежания плаценты считаются изменения в эндометрии (внутренний слой матки) в результате воспалительных процессов (полипоз, эндометрит) или оперативного вмешательства (кесарево сечение, выскабливание, удаление миомы матки).3
Прочие факторы риска развития placenta praevia включают в себя:
- тазовое или поперечное предлежание плода;
- истмико-цервикальная недостаточность (несостоятельность шейки матки);
- миома матки;
- рубцы на матке;
- генитальный инфантилизм;
- эндометриоз;
- многоплодная беременность;
- выкидыш в истории болезни;
- матка неправильной формы;
- многократные роды;
- предлежание плаценты в анамнезе;
- возраст женщины более 35 лет;
- курение;4
- зачатие ребенка при помощи ЭКО (норвежское исследование, опубликованное в 2006 г., показало, что риск возникновения предлежания плаценты у женщин, воспользовавшихся этой вспомогательной репродуктивной технологией, выше более, чем в 5 раз).[ref]Romundstad L.B., Romundstad P.R. и др. «Повышенный риск развития предлежания плаценты у беременных после ЭКО / ИКСИ; сравнение беременностей с ВРТ и без ВРТ у одной и той же матери». Hum Reprod. 2006 Sep;21(9):2353-8. [перейти][/ref]
Диагностика
Первые признаки предлежания плаценты могут быть выявлены во время обычного ультразвукового сканирования с 20-й недели беременности4. Они не обязательно являются причиной для беспокойства, так как плацента в начале беременности часто находится ниже в матке и, как показывают исследования, в 90%[ref] Kacey Y Eichelberger, Sina Haeri и др. «Предлежание плаценты во втором триместре: сонографические и клинические факторы, связанные с ее разрешением». Am J Perinatol. Октябрь 2011 г. 28 (9): 735–740. [перейти][/ref] случаев к концу беременности она перестает закрывать матку. таких случаев перерастут в полное предлежание плаценты.
Если кровотечения беспокоят во второй половине беременности, врачи будут контролировать расположение плаценты, используя один из следующих методов:
- Трансвагинальное УЗИ. Это наиболее точный и безопасный способ определения: самого факта предлежания, его вида, размера и структуры плаценты, площади отслойки, а если она есть, то и количества скопившейся крови между плацентой и стенкой матки. В случае выявления неправильного расположения плаценты будут проводиться регулярные осмотры, чтобы отслеживать ее перемещение.
- Влагалищное исследование. К этому методу прибегают только в том случае, если после УЗИ остались сомнения относительно диагноза и необходимо исключить травмы или патологии шейки матки, для которых также характерны кровотечения.
- МРТ (магнитно-резонансная томография). Это сканирование помогает четко определить местоположение плаценты и подтвердить диагноз.4
Ведение беременности при патологии
Врачи определяют курс лечения предлежания плаценты на основании:
- обильности и количества кровотечений;
- срока беременности;
- состояния здоровье плода;
- положения плаценты и ребенка.
Основным фактором является характер кровотечения:
- Минимальные кровотечения. В случаях placenta praevia с минимальным или отсутствующим кровотечением вам, скорее всего, будет предписан постельный режим, воздержание от половой близости и занятий спортом. После достижения зрелости легких плода (36 неделя и позже) проводится плановое родоразрешение: через родовые пути или при помощи кесарева сечения, в зависимости от локализации плаценты. Если в этот период откроется кровотечение, следует обратиться за медицинской помощью как можно скорее.
- Сильное кровотечение. Случаи обильных кровотечений могут потребовать стационарного лечения. При потере больших объемов крови возможно переливание. Также предполагается прием лекарств для предотвращения преждевременных родов и анемии. Будет назначено кесарево сечение, как только оно станет безопасным – желательно после 36 недели. Если операция необходима раньше, ребенку могут быть сделаны инъекции кортикостероидов для ускорения роста его легких.4 В некоторых случаях для уменьшения количества кровотечений и предотвращения преждевременных родов применяют технику наложения циркулярного шва на шейку матки мерсиленовой ниткой (серкляж)*.
*По результатам одного из исследований, проведенных на базе киевского роддома, в группе женщин, по отношению к которым был применен такой метод, роды в среднем проходили на 36,2 недели, масса плода – около 3000 г, по сравнению с другой группой, где средний срок родоразрешения был всего 33,4 неделям, а вес новорожденного – 2500 г.[ref] «Эффективность наложения циркулярного шва мерсиленовой нитью при центральном предлежании плаценты». Perinatologiya i pediatriya. 2016.3(67):20-22 [перейти][/ref]
- Неконтролируемое кровотечение. При обильной кровопотере, угрожающей жизни женщины, необходимо выполнить экстренное кесарево сечение, независимо от срока беременности.4
В чем опасность placenta praevia для плода и матери?
Во время родов ребенок проходит через шейку матки в родовой канал. Если у матери предлежание плаценты, то может произойти разрыв матки во время схваток. В итоге предлежание плаценты может привести к следующим осложнениям, угрожающим здоровью матери и ребенка:
- Преждевременные роды. Сильное кровотечение может послужить причиной для экстренного кесарева сечения раньше срока. Примерно 15% женщин с предлежанием плаценты рожают до 34 недели беременности. Это подвергает ребенка риску возникновения осложнений, связанных с преждевременными родами, включая проблемы с дыханием, низкий вес при рождении и родовые травмы, такие как церебральный паралич и гипоксически-ишемическая энцефалопатия.
- Кровотечение. Тяжелое, возможно, угрожающее жизни вагинальное кровотечение может возникнуть во время родов или в первые несколько часов после них.
- Приращение плаценты. В случаях предлежания плаценты повышается вероятность еще одной патологии – ее приращения. Это означает, что плацента прирастает к стенке матки и имеет проблемы с отделением во время родов. Ее отделение может вызвать кровоизлияние. В итоге могут потребоваться множественные переливания и даже гистерэктомия (полное удаление матки). Приращение плаценты также может приводить к гипоксии плода или асфиксии при рождении.
- Отслойка плаценты. Это понятие означает, что слизистая оболочка плаценты отделена от матки еще до рождения ребенка. При предлежании плаценты отлслойка также более вероятно. В результате ребенок может лишиться кислорода и критических питательных веществ, или начаться сильное кровотечение у матери.[ref]»Предлежание плаценты и травмы при родах». Статья на сайте компании, оказывающей юридические услуги при родовых травмах ABC Law Centers (Reiter & Walsh). [перейти][/ref]
Риск перинатальной смертности ребенка (от 22-й недели беременности до 7 суток после рождения – прим. ред.) у женщин с предлежанием плаценты небольшой и оценивается в 4-8%, но если проблема сопровождается недоношенностью, это показатель может доходить до 50%.[ref]Ифру Берхан. «Предикторы перинатальной смертности, связанной с предлежанием плаценты и отслойкой плаценты: опыт страны с низким уровнем дохода». J Pregnancy. 2014 г. 2014: 307043. [перейти][/ref] Жизни матери это состояние практически не угрожает, если будут предприняты необходимые меры[ref]»Предлежание плаценты». Статья на сайте Доктора Комаровского. 06.07.2011 г. [перейти][/ref].
Виды предлежания плаценты
Существует 3 вида placenta praevia. Каждый из них влияет на то, какое ведение беременности будет выбрано и как пройдут роды – естественным образом или с помощью кесарева сечения.
- Краевое предлежание. Плацента достигает краем внутреннего зева, но не перекрывает его. При таком типе предлежания хорошие шансы на вагинальные роды.
- Частичное или неполное предлежание. Плацентой перекрыта только часть зева. Когда неполное предлежание сопровождается другими сопутствующими факторами (например, маточный рубец, тазовое предлежание плода, многоплодная беременность), то, вероятнее всего, будет назначено плановое кесарево сечение. Если таких факторов риска и кровотечений нет, может быть принято решение дождаться начала естественных родов с ранним вскрытием плодного пузыря. В случае когда до родовой деятельности начинается кровотечение, плодный пузырь вскрывают сразу. При этом головка плода проходит в начало родовых путей и прижимает плаценту к матке, останавливая продолжение отслойки, что дает возможность проведения вагинальных родов. Если же после этого кровотечение не прекращается, проводят кесарево сечение.3
- Полное предлежание. Это наиболее серьезный тип. Плацента находится в нижнем сегменте и полностью закрывает внутренний маточный зев. Разновидность полного предлежания – центральное. В таком случае над внутренним зевом расположен центр плаценты.10 При таком диагнозе родоразрешение проводится только при помощи планового кесарева сечения на 38 неделе. Вагинальные роды в такой ситуации просто невозможны. С одной стороны, потому что при полностью закрытом входе в шейку матки плод не сможет попасть в родовые пути, с другой – при нарастающих схватках будет увеличиваться и интенсивность отслаивания плаценты, что неизбежно приведет к массивному кровотечению.3
Кроме того, выделяют еще такое состояние, как низкая плацентация или низкое расположение. Плацента начинает расти на дне матки и обычно давит на ее шейку, но не закрывает зев. Это промежуточное состояние между нормальным расположением и предлежанием плаценты. Может служить причиной незначительных кровотечений, но вагинальные роды обычно безопасны.4
Результаты исследования, проведенные в 2013 году японскими учеными, показали:
- дородовое кровотечение более распространено у женщин с полным предлежанием (59,1%) по сравнению с теми, у кого частичное предлежание плаценты (17,6%);
- частота преждевременных родов у женщин с полным предлежанием значительно выше (45,1%), чем у беременных с неполным предлежанием плаценты (8,8%);
- у женщин с полным предлежанием, чья плацента располагалась по передней стенке матки, кровотечения начинались раньше по сравнению с расположением по задней стенке, а частота преждевременных родов – выше (76,2% к 32%);
- при неполном предлежании срок беременности, на который приходилось появление кровотечений, не отличался между группами с прикреплением плаценты к передней или задней стенке матки.[ref] Atsuko Sekiguchi, Akihito Nakai и др. «Тип и расположение предлежания плаценты влияют на риск преждевременных родов, связанных с кровотечением из родов». Int J Med Sci. 2013 г. 10 (12): 1683–1688. [перейти][/ref]