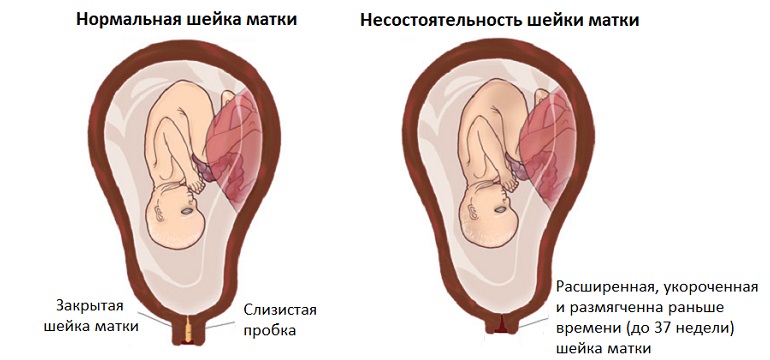
Истмико-цервикальная недостаточность (лат. isthmus – «перешеек матки», cervix – «шейка матки»), ИЦН или несостоятельность шейки матки – это патологическое состояние беременности, при котором шейка матки расширяется, укорачивается и размягчается раньше времени (до 37-недельного срока).
Шейка матки – это нижний трубчатый сегмент матки, в центре которого расположен цервикальный канал. При отсутствии беременности этот орган репродуктивной системы находится в сомкнутом состоянии и имеет длину в среднем 3-4 см[ref]»Шейка матки». Статья в русскоязычной Википедии. [перейти][/ref].
После зачатия и до конца третьего триместра при нормальном развитии беременности происходит постепенное созревание шейки матки, которое к завершению срока приводит к ее расширению (раскрытие матки), укорочению и размягчению. Но когда эти процессы происходят во втором (от 16 до 24 недель) или в начале третьего без каких-либо других симптомов родов, то такую шейку матки называют несостоятельной или говорят о истмико-цервикальной недостаточности. Такое состояние может привести к выкидышу или преждевременным родам.[ref]»Несостоятельность шейки матки». Статья на сайте организации, финансирующей исследования причин прерывания беременности, Tommy’s. [перейти][/ref].
Причины
Эпидемиологические исследования предполагают, что приблизительная частота возникновения ИЦН среди всех беременных женщин составляет около 0,5%, а у женщин с историей предыдущих выкидышей в середине срока – 8%.
ИЦН может иметь как врожденную, так и приобретенную форму.
Врожденные
Наиболее распространенной врожденной причиной являются те или иные дефекты в развитии мюллеровых протоков, относящиеся еще к периоду внутриутробного развития самой матери. Это приводит к возникновению таких патологий у женщин, как двурогая или седловидная матка.
При синдроме Элерса-Данлоса или синдроме Марфана шейка матки не может функционировать нормально из-за дефицита коллагена, что также приводит к недостаточности.
Приобретенные
Приобретенная истмико-цервикальная недостаточность может иметь травматическую природу. Поэтому наиболее подвержены риску те женщины, которые имеют в своем анамнезе какие-либо манипуляции, приведшим к нарушению целостности шейки матки:
- предыдущие роды с глубокими разрывами шейки матки;
- ножевая конизация шейки матки;
- петлевая конизация (LEEP, петлевая электрохирургическая процедура удаления);
- дилатация и кюретаж (выскабливание) при проведении аборта.
Однако у большинства пациентов изменения шейки матки являются результатом инфекции / воспаления, которые вызывают преждевременную активацию родового пути.[ref] Моника Тхакур, Кунал Махаджан. «Несостоятельность шейки матки». Treasure Island (FL): StatPearls Publishing; Январь 2019 г. [перейти][/ref]
Симптомы
При истмико-цервикальной недостаточности на ранних сроках беременности у женщины могут отсутствовать какие-либо симптомы. Некоторые испытывают легкий дискомфорт или отмечают появление мажущих выделений в течение нескольких дней или недель начиная с 14 и до 20 недели беременности.
Обратитесь к врачу, если обнаружите следующие признаки:
- ощущение давления в тазовой области;
- тянущие боли в пояснице;
- спазмы в животе, похожие на предменструальные;
- изменение влагалищных выделений (цвета, консистенции, интенсивности);
- легкое вагинальное кровотечение.[ref]»Несостоятельность шейки матки – Симптомы и причины». Статья на сайте клиники Майо. 04.05.2018 г. [перейти][/ref]
Диагностика
В связи с отсутствием методов исследования, которые могли бы выявить достоверно наличие данной патологии до зачатия, постановка диагноза “истмико-цервикальная недостаточность” все еще достаточно проблематична. Преимущественно наличие ИЦН устанавливается ретроспективно – основываясь на предыдущие случаи потери беременности (особенно во втором триместре) в истории болезни женщины. Точный диагноз возможен только непосредственно во время беременности.
При постановке на учет сообщите врачу о любых симптомах и истории болезни. Обязательно скажите ему о потере беременности во втором триместре, если она была, или о каких-либо хирургических манипуляциях на шейке матки.
Гинеколог может диагностировать ИМЦ, если у вас:
- были случаи безболезненного раскрытия шейки матки и родов во втором триместре;
- наблюдается расширение и укорочение шейки матки на сроке до 24 недели беременности безболезненных схваток, вагинального кровотечения, излития околоплодных вод или инфекции.
Тесты и процедуры для диагностики истмико-цервикальной недостаточности во втором триместре включают в себя:
- Трансвагинальное УЗИ. Используется для оценки состояния шейки матки. Если при осмотре обнаруживается, что раскрытие шейки матки достигает 2 см или более, а укорочение превышает или равно 80%, это классифицируется как признаки ИЦН.
- Гинекологический осмотр. Гинеколог осматривает шейку матки, чтобы выявить наличие или отсутствие выпадения плодного пузыря (оболочки вокруг ребенка). Если плодные оболочки находятся в цервикальном канале или во влагалище, это указывает на ИЦН. Врач также проверяет наличие схваток и при необходимости контролирует их.
- Лабораторные тесты. Если плодные оболочки видны, а на УЗИ есть признаки воспаления, но нет симптомов инфекции, у вас может быть взят образец амниотической жидкости (амниоцентез), чтобы диагностировать или исключить инфекцию амниотического мешка и жидкости (хориоамнионит). [ref]»Несостоятельность шейки матки – Диагностика и лечение». Статья на сайте клиники Майо. 04.05.2018 г. [перейти][/ref]
- Тест для определения фетального фибронектина (фФН). Исследования показали полезность такого тестирования в дополнение к оценке длины шейки матки в предотвращении преждевременных родов у женщин с положительным значением фФН и длиной шейки менее 30 мм.[ref]Errol R Norwitz, др. медицины, канд. наук. «Цервикальная недостаточность». Статья на медицинском портале Medscape. 23.05.2016 г. [перейти][/ref]
Лечение
Цервикальный серкляж
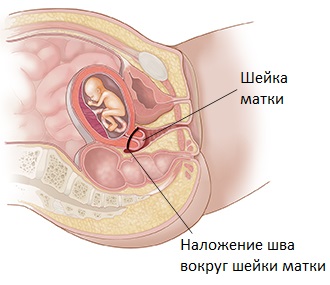
Согласно рекомендациям Американского колледжа акушерства и гинекологии (ACOG), женщинам с диагностированной истмико-цервикальной недостаточностью в истории болезни или с выявленным при осмотре раскрытием шейки матки во втором триместре беременности рекомендуется цервикальный серкляж – трансвагинальный или трансабдоминальный.6 Эта процедура представляет собой наложение швов на шейку матки с целью удержать ее в закрытом состоянии и предотвратить преждевременные роды. Обычно проводится амбулаторно, с использованием спинальной или общей анестезии. После нее пациентке рекомендуется отдых в течение нескольких дней. В послеоперационный период может наблюдаться легкое кровотечение или судороги. Необходимо будет соблюдать половой покой некоторое время или, возможно, до конца беременности. Швы будут сняты в течение последнего месяца или во время родов.
Если у женщины ранее были неоднократные потери беременности во втором триместре или преждевременные роды, вероятно, серкляж будет сделан на 12-14 неделе беременности, прежде чем в шейке матки начнутся изменения.
Некоторые женщины нуждаются в трансабдоминальном серкляже (TAC). Он используется в некоторых случаях серьезных анатомических дефектов шейки матки или в случаях предшествующей недостаточности трансвагинального серкляжа. В отличие от трансвагинального, который проводится через влагалище и не оставляет шрамов, ТАС требует операции на брюшной полости. Этот метод допускает наложение швов между беременностями или в первом триместре до 12 недель. Это серьезная операция, похожая на кесарево сечение, обычно требующая большого разреза на животе и пребывание некоторое время в стационаре.
Если был выполнен трансабдоминальный серкляж, роды проводятся при помощи кесарева сечения (швы остаются на постоянной основе, поэтому вагинальные роды невозможны.) Хорошая новость заключается в том, что более 80% женщин, прошедшие TAC, рожают на 35 неделе или позже.[ref]»Истмико-цервикальная недостаточность (несостоятельность шейки матки)». Статья на рецензируемом портале о беременности и младенцах Babycenter. [перейти][/ref]
ACOG не рекомендует цервикальный серкляж женщинам с укорочением шейки матки, у которых в анамнезе не было преждевременных родов, поскольку польза такой процедуры для этой группы пациентов не была доказана. Кроме того, наложение швов не рекомендуется женщинам с короткой шейкой матки при многоплодной беременности, поскольку это связано с повышенным риском преждевременных родов.6
Медикаментозное лечение
Женщинам, у которых ранее уже были самопроизвольные преждевременные роды, также следует давать дополнительный прогестерон для снижения риска рецидива. Большинство практиков рекомендуют еженедельные уколы прогестерона, начиная со срока в 16 недель и продолжая до 36. (Альтернативой является ежедневная доза прогестерона, которую можно вводить вагинально).
Если у женщины наблюдаются признаки преждевременных родов и УЗИ показывает, что шейка матки укорочена, а у ребенка есть шанс на выживание (обычно после 24 недели), врач может назначить стероиды. В сочетании с другими лекарственными средствами стероиды могут остановить преждевременные роды и помочь быстрее развить легкие плода.7
Пессарий

Гинеколог также может порекомендовать использовать пессарий. Это устройство помещается во влагалище и служит для удержания матки в естественном положении, а также для фиксации укороченной шейки матки. Тем не менее необходимы дальнейшие исследования, чтобы определить, является ли пессарий эффективным средством лечения ИЦН.5
Неэффективные методы
Определенные подходы к образу жизни, такие как ограничение физической и сексуальной активности, постельный режим, не доказали свою эффективность и поэтому не должны использоваться для лечения ИЦН6.
Профилактика
Предотвратить возникновение истмико-цервикальной недостаточности невозможно. Если во время одной из беременностей у вас была диагностирована ИЦН, перед планированием следующей проконсультируйтесь с врачом, чтобы оценить все риски и возможности.7