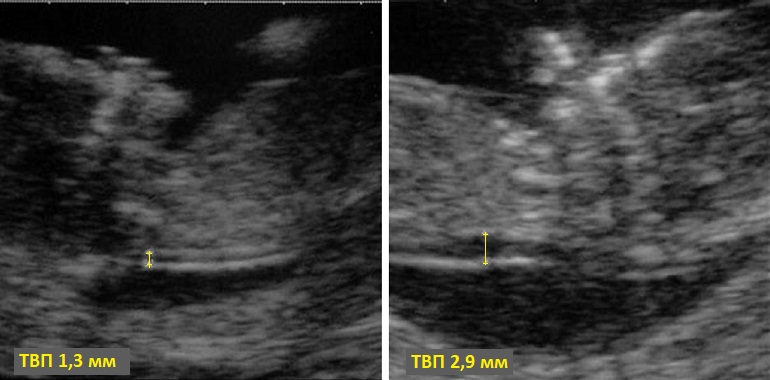
Воротниковое пространство (или шейная / затылочная прозрачность от англ. nuchal translucency) – это область со скоплением вязкой жидкости в задней части шеи плода между кожей и поверхностью мягких тканей, окружающих шейный отдел позвоночника. При хромосомных аномалиях ее объем увеличивается, что проявляется увеличенной толщиной воротникового пространства.
Толщину воротникового пространства (ТВП) плода измеряют на первом скрининге, который проводится в конце первого триместра беременности. Процедура относится к неинвазивным методам исследования: ее осуществляют при помощи ультразвука – измеряют по отраженным ультразвуковым волнам от жидких и плотных сред тканей плода.
Зачем измеряют ТВП?
Показатели ТВП играют решающую роль для дальнейшего назначения анализа крови, выявляющего хромосомные аномалии с высоким риском. Эти аномалии могут предполагать риск развития синдрома Дауна, Тернера, трисомии-18, трисомии-13, триплоидного синдрома или других генетических синдромов и врожденных пороков.
Увеличение толщины воротникового пространства может свидетельствовать также о дефектах в строении сердца и крупных сосудов, почек, передней брюшной стенки, диафрагмы плода. А вот при аномалиях развития нервной трубки показатели ТВП не изменяются.
Это исследование начали проводить уже довольно давно – с 1990-х годов. Но только с 2003 года оно начало становиться распространенным способом выявления аномалий хромосом на ранних сроках беременности.[ref]»Затылочная прозрачность». Статья в англоязычной Википедии. [перейти][/ref]
Сам по себе показатель ТВП еще не является поводом для заключения. Но в совокупности с другими тестами, определение толщины воротникового пространства может помочь в прогнозировании течения беременности и в создании условий, необходимых для новорожденного и его семьи после родов.
Показания для исследования ТВП
На первый скрининг направляются все беременные женщины на сроке с 11-й по 13-ю неделю включительно. Но есть категории пациенток, которым исследование ТВП особенно важно:
- в возрасте старше 35 лет, когда риск хромосомных нарушений повышается;
- уже имеющих детей с отклонениями в развитии или с наследственной патологией;
- с отягощенным наследственным анамнезом в семье;
- болевших инфекционными заболеваниями во время текущей беременности;
- имеющих повторяющиеся выкидыш;
- злоупотреблявших алкоголем или наркотиками ранее;
- находящихся в родстве с отцом ребенка;
- лечившихся запрещенными при беременности препаратами.
Как проводится исследование воротникового пространства?
1. Сроки тестирования
Для минимизации погрешности и увеличения достоверности результатов тестирование проводят после 11-й и до 14-й недели беременности. После начала 14-й недели любая избыточная жидкость может поглощаться развивающейся лимфатической системой ребенка. Следовательно, измерение ТВП должно быть проведено до 13-й недели и 6-го дня – когда копчико-теменный размер плода в пределах 45-84 мм. Эти сроки как раз совпадают с первым скринингом при беременности.[ref]»Затылочная прозрачность (NT)». Статья на портале о беременности BabyCenter. Январь 2012 г. [перейти][/ref][ref]Доктор Бруно Ди Муций и др. «Затылочная прозрачность». Статья на ресурсе Radiopaedia. [перейти][/ref]
По результатам одного масштабного британского исследования 2008 г., наилучшим временем для комбинированного скрининга (УЗИ и анализы крови) является срок 12 недель. На 11 недели хуже визуализируется анатомия плода.[ref]Kagan KO и др. «Скрининг трисомии-21 по возрасту матери, толщине шейно прозрачности плода, свободному бета-хорионическому гонадотропину человека и белку плазмы, связанному с беременностью». Ultrasound obstetrics gynecology. Январь 2008 г. 31(6):618-24. [перейти][/ref]
2. Техника проведения УЗИ
Ультразвук безопасен как для мамы, так и для ребенка. Классическое УЗИ при скрининге проводят через переднюю брюшную стенку. Врач наносит немного геля на кожу живота и прикладывает специальный допплеровский датчик, направляющий ультразвуковые волны на место исследования. Они отражаются от преград разной плотности, создавая на мониторе картинку, которую оценивает специалист.
Если у женщины толстый жировой слой на передней брюшной стенке или порок развития матки, врач использует вагинальный датчик. Его введение может вызвать лишь психологический или физический дискомфорт, но не болезненность.
3. Измерения длины плода и области воротникового пространства
Во время обследования врач измеряет ребенка от макушки головы до крестца или до основания позвоночника. После того как длина этой части плода становится известной, приступают к исследованию шейной зоны – измеряют ее ширину. На мониторе аппарата УЗИ кожа выглядит белой полоской, а воротниковое пространство – черным полем.
На самом деле скрининг на ТВП – это довольно увлекательное времяпрепровождение для женщины и присутствующего на обследовании ее партнера. Возможно, они впервые видят своего малыша. Врач с удовольствием покажет ручки, ножки, позвоночник, и даже личико, удобно повернув экран для просмотра. При желании медики могут записать все происходящее на электронный носитель. И это будут первые съемки будущего ребенка.
Некоторые мелкие дефекты брюшной полости и черепа на этом сроке могут быть еще незаметны. Но их определят на втором скрининге. На этом же важен размер воротникового пространства.
Какие нормы и риски при отклонениях от них?
ТВП до 2 мм является нормальной на 11 неделе, и до примерно 2,8 мм через 13 недель и шесть дней.2 Если показатель превышает 2,8 мм, то это говорит о повышении риска хромосомных нарушений у плода, пороков сердца и других генетически обусловленных заболеваний. При этом толщина прямо пропорциональна уровню риска:
- ТВП = 3 мм связано с увеличением риска в 3 раза;
- ТВП = 4 мм – в 18 раз;
- ТВП = 5 мм – 28 раз;
- ТВП > 6 мм – 36 раз.[ref]Мохамед Абдалла и Брайан Битти. «Скрининг хромосомных аномалий в первом триместре». The Obstetrician & Gynaecologist. Апрель 2001 г. Том 3 №2. [перейти][/ref]
Но сама по себе (без дополнительных анализов и исследований) увеличенная толщина воротникового пространства не означает, что у будущего ребенка точно есть проблемы. В некоторых случаях и без синдрома Дауна тоже обнаруживается повышенное количество жидкости в этой области. При этом 9 из 10 детей с ТВП от 2,5 мм до 3,5 мм будут совершенно нормальными.2
Риск выкидыша в условиях увеличенной ТВП [ref] Shaista Salman Guraya. «Связь между шейной прозрачностью и аномалиями плода; Значения и последствия.» Journal of Clinical and Diagnostic. Май 2013 г. 7(5): 936–941. [перейти][/ref]
| ТВП, мм | Гибель плода*, % | Роды без аномалий у ребенка**, % |
| 3,5-4,4 | 2,7 | 70 |
| 4.5-5.4 | 3,4 | 50 |
| 5.6-6.4 | 10,1 | 30 |
| > 6,5 | 19,0 | 15 |
*Внутриутробная гибель плода при отсутствии хромосомных аномалий.
**Остаточная частота, исключая гибель плода, серьезные пороки или хромосомные аномалии.
Дополнительные анализы и исследования
При превышении нормы ТВП врачи назначают дополнительные методы обследования:
- анализ крови на уровень РРАР-А (ассоциированного с беременностью белка, который синтезируется плацентой);
- ХГЧ (хориальный гонадотропин) – гормон, также вырабатываемый плацентарными элементами;
- α-ФП – белок плода, необходимый для подавления иммунитета беременной женщины, направленного против него;
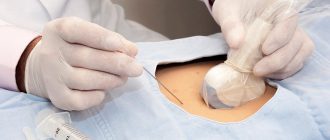
- биопсию ворсин хориона – инструментальное извлечение маленького кусочка плацентарной ткани для микроскопического исследования;
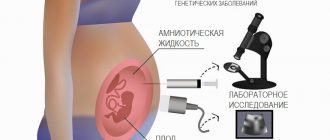
- амниоцентез – забор нескольких мл околоплодных вод с последующим биохимическим и генетическим анализом.
Такой дополнительный комплекс анализов связан с тем, что ультразвуковое исследование лишь визуально определяет аномалии, и не может полностью диагностировать наличие заболевания. Чтобы точно измерить воротниковую зону плода требуется специалист, прошедший специальную подготовку и имеющий практику в поиске этих отклонений. Поэтому для проведения тестирования женщину могут отправить в более крупную больницу или диагностический центр. Однако большинство больниц в настоящее время могут обеспечить полноценный скрининг на своей базе.
Насколько точен результат
От 65 до 85% плодов с трисомией будет иметь увеличенную толщину воротниковой зоны.1
Например, само сканирование ТВП определяет синдром Дауна примерно в 62% случаев. Хотя у 5% обследованных этот диагноз впоследствии снимается (ложноположительный результат). (2)
Для большей точности определения рисков синдрома Дауна результаты УЗИ воротниковой зоны должны быть объединены с результатами анализов крови матери на наличие свободного ХГЧ и белка PAPP-A. Такая комбинация показывает уже обнаружение этого синдрома в 73% случаев и 4,7% ложноположительных результатов в том числе.Мюллер Ф. и др. «Скрининг первого триместра на синдром Дауна во Франции, сочетающий измерение шейной прозрачности плода и биохимические маркеры». Prenatal diagnosis. Октябрь 2003 г. 23(10):833-6. [перейти][/ref] В другом исследовании эти показатели были 79,6% и 2,7%, а с добавлением УЗИ во втором триместре – до 89,7% и 4,2% соответственно.[ref]Розенберг Р. и др. «Скрининг синдрома Дауна с использованием комбинированного скрининга в первом триместре с последующим УЗИ во втором триместре в неотобранной популяции». Gynecologie Obstetrique & Fertilite. Апрель 2007 г. 31(6):618-24. [перейти][/ref] Еще одно исследование показало обнаружение 88% для трисомии 21 (синдром Дауна) и 75% для трисомии 18 (синдром Эдвардса), с ложноположительным показателем 3,3%.[ref]Borrell A и др. «Скрининг первого триместра на трисомию 21, сочетающий биохимию и ультразвук в индивидуально оптимальном гестационном возрасте. Интервенционное исследование.» Prenatal diagnosis. Январь 2004 г. 24 (7): 541-5. [перейти][/ref]
Когда результаты УЗИ и анализов крови являются положительными, для подтверждения наличия генетической аномалии требуется анализ ворсин хориона или амниоцентез.
В прошлом сначала выполняли анализ крови, и при отклонениях от нормы уже по возможности назначали сканирование. Сейчас практикуется параллельное обследование и назначаются все тесты одновременно, что дало возможность снизить количество ложноположительных результатов.1
Что делать женщинам из группы высокого риска?
Даже если вы попали в категорию «высокого риска», показатели статистики в вашу пользу. Те, кому был присвоен «высокий риск», по статистическим данным, очень редко рожает ребенка с синдромом Дауна: 1 женщина из 150. Это 149 шансов, что у вас будет здоровый малыш. И даже если вас определили в категорию «очень высокого риска» с вероятностью всего лишь 1 из 5, есть четыре шанса не родить ребенка с наследственной патологией.
Независимо от озвученной статистики, вы все равно будете нервничать и переживать по поводу своей беременности. Спросите у врача, что вам делать дальше и какие шаги предпринимать. А чтобы не извести себя окончательно, знайте: все точки над «і» расставят биопсия ворсин хориона и амниоцентез. Решение о проведении этих инвазивных методов обследования остается только за вами. И многим оно дается с трудом.
Поскольку сканирование ТВП проводится в первом триместре беременности, а амниоцентез может подождать до 15-й недели, у вас есть время хорошо все обдумать. А в помощь вам – ответы квалифицированного специалиста при плановых посещениях женской консультации. И не бойтесь задавать любые интересующие вас вопросы![ref]Julie Doctor. «Скрининг толщины воротникового пространства». Статья на портале о беременности New Kids-Center. 5.02.2015 г. [перейти][/ref]
Не следует путать толщину воротникового пространства с толщиной воротниковой складки, что встречается иногда в виде синонимов на русскоязычных сайтах. Толщина складки измеряется позже (между 16 и 24 неделями беременности) и имеет более ограниченные нормы, хотя последствия увеличения аналогичны.